Острый аппендицит – воспалительное заболевание аппендикса, червеобразного отростка, являющегося придатком слепой кишки. Ежегодно в мире удаляют сотни тысяч отростков, но точные причины происхождения этого состояния пока неизвестны. Острый аппендицит занимает 1-е место (чемпион) среди острых хирургических патологий брюшной полости. Это частая причина тяжелого состояния – перитонита, который развивается как осложнение заболевания. Распространен острый аппендицит во всем мире, болеют им люди любого возраста, особенно страдают молодые женщины. Ежегодно только в США умирают от аппендицита 300-400 человек. Аппендикс – рудиментарный орган, представляющий собой 10-15 сантиметровое трубчатое образование, имеющее связь со слепой кишкой. Располагается чаще в правом нижнем отделе живота (подвздошная область).
До недавнего времени считалось, что он не нужен человеку. Исследования выяснили роль аппендикса в продукции нормальной кишечной флоры, его участие в иммунитете, гормональную активность, он выделяет ферменты, участвующие в пищеварении. Хирурги пользуются аппендиксом как материалом для пластических операций на органах мочеполовой системы.
Что происходит при недуге
Считают, что острый аппендицит возникает при повреждении внутренней оболочки аппендикса содержимым кишечника (чаще всего находят в просвете отростка твердые каловые массы – копролиты). Копролиты играют ведущую роль в развитии болезни. Как это происходит, описывают многочисленные теории, рассмотрим некоторые из них:
- Копролиты вызывают закупорку просвета отростка, нарушая выведение его секрета. Скопление секрета, богатого микробами, ферментами, приводит к повреждению стенки отростка. Эти повреждения являются «воротами» для многочисленных микробов, которые провоцируют воспаление.
- Длительное нахождение копролитов в просвете узкого отростка вызывает развитие пролежня стенки с повреждением ее целостности. Это провоцирует воспалительный процесс, иногда с прорывом в полость живота. Возникает грозное состояние – перитонит (воспаление всей брюшной полости). Поэтому диагностика заболевания в первые сутки приобретает особую важность, более поздние сроки создают причины для опасений за жизнь пациента.
Роль копролитов как причины болезни подтверждает тот факт, что острый аппендицит чаще развивается у людей, склонных к запорам, употребляющих преимущественно рафинированные продукты с малым содержанием клетчатки. Другие причины повреждения отростка, вызывающие его воспаление, встречаются значительно реже. Это могут быть:
- Спайки брюшной полости, приводящие к перекручиванию, сдавливанию отростка с нарушением его кровообращения, что приводит к некрозу, развитию воспаления.
- Воспалительные процессы в соседних органах (слепой кишке, лимфатических узлах брюшной полости), специфические инфекции (туберкулез, тифы, амебиаз, др.). Такие причины встречаются редко.
- Казуистикой считается повреждение червеобразного отростка с развитием воспаления после травмы инородными телами кишечника, после чего появляется острый аппендицит.
Проявления
Диагностика заболевания, несмотря на его частоту, составляет трудность в некоторых случаях. Связано это с различным расположением отростка у людей. Вариантов расположения его много, из-за этого симптомы поражения неспецифичны, маскируются реакцией расположенных рядом органов. При диагностике аппендицита используются основные методы (жалобы, осмотр врача), дополнительные (лабораторные, инструментальные). К ним относятся:
- Жалобы. Обычно начальный симптом – это постоянная боль справа внизу живота разной силы, характера, сопровождается отсутствием аппетита. Боль усиливается, когда человек ходит, меняет положение тела, кашляет. Позже появляются другие симптомы (могут быть тошнота, рвота, повышение температуры тела).
За многовековую историю диагностика заболевания базируется на наблюдениях врачей, описавших симптомы, лечение. Описания отмечают особенности боли при разных вариантах расположения отростка в брюшной полости, что выяснялось после операции. Такие наблюдения, описывающие симптомы медицинской практики, помогают хирургам быстро и точно распознать острый аппендицит в первые сутки его течения, что предупреждает развитие осложнений.
Симптомы острого аппендицита у пациентов разного возраста не похожи в начале болезни. У детей диагностика особенно сложна из-за бурной реакции окружающих отросток органов. Одновременно боль в животе сопровождается тошнотой, многократной рвотой, поносом. Диагностика осложняется невозможностью полноценного осмотра детей без хорошего контакта с врачом, беспокойством малышей при обследовании. Тактика наблюдения, осмотра во сне (естественном или медикаментозном) помогает выявлять характерные симптомы болезни.
Диагностика острого аппендицита включает анализ основных проявлений, среди которых главным считается болевой симптом с его особенностями, описанными разными врачами. Многие симптомы названы их именами (из всего более 40) как дань уважения опыту, знаниям, переданным практикующим врачам. Например, симптом Ситковского Петра Порфирьевича, описавшего усиление боли в животе (особенно в правой нижней части) при наклоне туловища левым боком вниз.
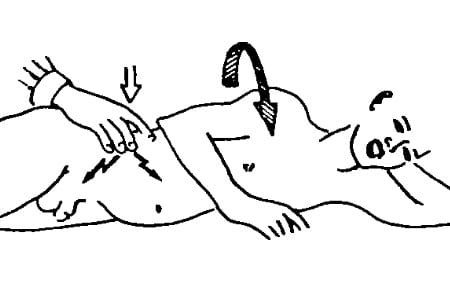
Симптом Ситковского описан во всех хирургических справочниках. Он прост для пациента и отличается информативностью. Кроме симптома Ситковского хирург ориентируется на комплекс других признаков заболевания. Например, симптом Воскресенского – усиление боли, если хирург совершает в правой части живота движение рукой сверху вниз.
Симптом Ровзинга – пальпация левой части толстой кишки сопровождается усилением боли справа из-за смещения газов при ощупывании кишки. Симптом Щеткина-Блюмберга – спокойное надавливание на живот заканчивается резким удалением руки хирурга от живота, что сопровождается усилением боли из-за раздражения брюшины. Срочное хирургическое лечение необходимо при появлении такого симптома.
Тошнота, рвота, понос, отсутствие аппетита появляются при аппендиците нередко. Их появление связано с рефлекторными влияниями раздраженного отростка на другие отделы кишечника. Температурная реакция появляется вскоре после боли как проявление общей интоксикации продуктами воспалительной реакции.
- Кроме болевого симптома, которому обязана ранняя диагностика, необходимо обратить внимание на то, как организм реагирует на боль. Делают анализы крови для выявления лейкоцитарной реакции как признака острого воспаления. Если выявляется высокий лейкоцитоз (20 000 и более), оперативное лечение начинают незамедлительно.
Диагностика острого аппендицита использует лейкоцитарную реакцию крови только как дополнительный метод исследования. Причина этого в различной реактивности организмов на повреждение. У пожилых людей лейкоцитарная реакция может быть низкой. Сложность оценки этой реакции в том, что исходно высокие цифры лейкоцитоза могут быть при отсутствии воспаления (беременность, лечение кортикостероидами).
- Гораздо реже используют инструментальные методы, когда диагностика затруднена. Это могут быть УЗИ живота, компьютерная томография, позволяющие обнаружить косвенные признаки воспаления отростка. Если при первичном осмотре хирург не уверен в диагнозе, он наблюдает за состоянием пациента, изучает результаты дополнительных исследований, повторяет осмотры каждые 1-2 часа, изучая симптомы, их изменение.
Таким образом, главная диагностика заключается в правильной оценке хирургом результатов осмотра (клиника болезни). Остальные методы исследования, несмотря на их важность, имеют вспомогательное значение.
Как лечить
Острый аппендицит лечится только хирургшическим путем, аппендикс обычно удаляют. Для этого после принятия решения об операции начинается предоперационная подготовка пациента. Она включает подготовку кишечника, операционного поля. Выбирается способ обезболивания. Чаще всего хирургическое лечение сопровождается комбинированным обезболиванием.
Хирург принимает решение, какое оперативное вмешательство предпочтительнее для данного пациента (традиционное или эндоскопическое). На выбор способа, которым будет проводиться лечение аппендицита, влияют несколько факторов. Это клиника течения болезни, мастерство хирурга, его уверенность в точности диагноза.
Если диагностика затруднена поздним поступлением пациента к хирургу, преобладают симптомы раздражения брюшины, операция выполняется традиционным способом. Иногда делают большой разрез в брюшной полости, если острый аппендицит осложнился разлитым перитонитом. В этом случае состояние пациента обычно тяжелое, прогноз исхода заболевания зависит от уровня иммунитета.
Лучшие результаты дает лечение в случае проведения операции по поводу острого аппендицита в первые часы болезни. Прогноз всегда серьезный, если операция проводится на вторые сутки после появления боли. История медицины описывает несколько случаев, когда врачи самостоятельно делали себе аппендэктомии.
Впервые это сделал американец Эван Кейн (1921 год), изучая на себе возможность применения местного обезболивания. Россиянину Л. И. Рогозову пришлось делать себе аппендэктомию, находясь на полярной станции, где не было другого врача.
После операции
Состояние после операции всегда требует интенсивного наблюдения за состоянием жизненных функций, операционной раны. В тяжелых случаях пациента помещают в палату интенсивного наблюдения, где проводится лечение с использованием инфузионной терапии, постоянным визуальным контролем. Осмотры врача проводятся несколько раз за день. Все назначения часто корректируются.
В других случаях, когда проводилась эндоскопическая аппендэктомия, состояние пациента быстро нормализуется. При этой операции наносится минимум травм тканям, заживление происходит быстрее. Если самочувствие хорошее, пациент начинает двигаться в пределах самообслуживания, через сутки начинает немного ходить, ему назначают диету – стол №1, вскоре он выписывается (обычно через неделю).
Выписка из стационара не означает полного выздоровления. Заживление ран внутренних, наружных окончательно заканчивается в период от 2 недель до 2 месяцев. Часто хирурги используют косметические швы, не оставляющие заметных следов проведенной операции, особенно если пациентом является молодая женщина. При выписке каждый пациент получает индивидуальные рекомендации по образу жизни, характеру питания.
Острый аппендицит – серьезное заболевание, требующее срочного обращения к хирургу. Необходимо уточнение диагноза при появлении любой боли в животе, длящейся постоянно, с отсутствием аппетита. Промедление с лечением может стать серьезной угрозой для жизни.
comments powered by HyperComments
Частые вопросы
Какие симптомы острого аппендицита могут возникать?
Острый аппендицит может проявляться болями в правом нижнем квадранте живота, тошнотой, рвотой, повышением температуры, потерей аппетита и изменением стула.
Какие причины возникновения острого аппендицита?
Острый аппендицит обычно возникает из-за блокировки аппендикса, что приводит к воспалению и инфекции. Блокировка может быть вызвана каловыми камнями, опухолями или лимфоидной гипертрофией.
Как происходит диагностика и лечение острого аппендицита?
Диагностика острого аппендицита обычно включает в себя физикальное обследование, лабораторные анализы крови, ультразвуковое исследование и компьютерную томографию. Лечение обычно включает в себя хирургическое удаление аппендикса (аппендэктомию) и антибиотики.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при первых признаках острой боли в правом нижнем квадранте живота, особенно если она сопровождается рвотой, тошнотой и повышением температуры. Это может быть симптомами острого аппендицита, который требует немедленной медицинской помощи.
СОВЕТ №2
Избегайте самолечения и ожидания, что симптомы пройдут сами по себе. Острый аппендицит может привести к серьезным осложнениям, поэтому важно немедленно обратиться к врачу для точной диагностики и назначения лечения.
СОВЕТ №3
Не откладывайте операцию при подтверждении диагноза острого аппендицита. Хирургическое вмешательство часто является единственным способом лечения этого заболевания и может предотвратить развитие осложнений, таких как перитонит.