Содержание
- Строение и функции
- Строение кишки
- Анатомия тонкого и толстого кишечника
- Как распределяются новообразования по локализации
- Виды новообразований
- Формы злокачественных новообразований и классификация распространения
- Причины возникновения и факторы риска
- Клиническая картина
- Диагностика
- Лабораторная диагностика
- Терапия и прогнозы
- Частые вопросы
- Полезные советы
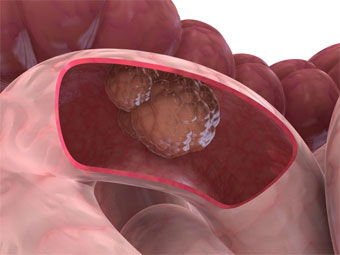
Новообразования кишечника могут носить как доброкачественный, так и злокачественный характер и поражать любой его отдел.
Кишечник входит в структуру желудочно-кишечного тракта
Злокачественные образования можно отличить от доброкачественных по следующим основным признакам:
- понижение степени специализации (дифференцировки) ‒ потеря специфических свойств и нарушение возможности выполнения характерных функций клеток. Чем ниже специализация, тем выше степень злокачественности;
- бурный, агрессивный рост;
- метастазирование – перенос в другие органы и ткани клеток через кровь (гематогенное метастазирование) или лимфу (лимфогенное метастазирование) с образованием новых очагов опухоли – метастазов.
Каждый отдел ЖКТ выполняет специфические функции, поэтому симптомы во многом зависят от локализации новообразования.
Строение и функции
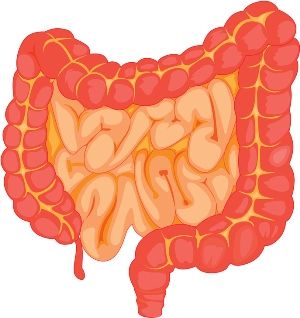
Кишечник человека разделяется на два отдела – тонкий и толстый.
Функции
- пищеварительная:
- тонкий ‒ расщепление белков, жиров, углеводов;
- толстый ‒ расщепление клетчатки;
- моторная:
- тонкий – пассаж химуса;
- толстый – пассаж каловых масс;
- всасывательная:
- тонкий – моносахариды, моноглицериды, аминокислоты, жирные кислоты; питательные вещества попадают в портальный печеночный кровоток;
- толстый – в основном вода и электролиты, а также глюкоза, витамины, небольшое количество аминокислот и жирных кислот. Питательные вещества попадают непосредственно в кровь;
- секреторная – синтез кишечного сока;
- экскреторная – выделение желчи, желудочного и поджелудочного сока, неперевариваемых веществ;
- барьерная – защита от микроорганизмов и токсинов;
- эндокринная – синтез гормонов, влияющих на слюноотделение, перистальтику, панкреатическую и желудочную секрецию (в основном тонкий кишечник).
В тонком кишечнике преобладают пищеварительные процессы, в толстом ‒ всасывается жидкость и формируются каловые массы.
Строение кишки
Кишка представляет собой полый орган, стенка которого состоит из нескольких оболочек:
- слизистая;
- подслизистая;
- мышечная;
- серозная.
Стенки кишок иннервированы, имеют хорошее кровоснабжение, лимфоидные узелки и бляшки, железы секреции гормонов и ферментов.
Анатомия тонкого и толстого кишечника
Тонкий начинается от привратника желудка и заканчивается слепой кишкой:
- двенадцатиперстная кишка;
- тощая кишка;
- подвздошная кишка.
Толстый начинается слепой кишкой и заканчивается анусом:
- слепая кишка;
- ободочная кишка, в том числе:
- восходящая ободочная;
- поперечноободочная;
- нисходящая ободочная;
- сигмовидная;
- прямая кишка.
Как распределяются новообразования по локализации
Нарушения функции кишечника обычно проявляются болью, поносом или задержкой стула
Распределение злокачественных новообразований кишечника по локализации происходит следующим образом. В 46% случаев опухоли поражают прямую кишку, в 18% ‒ локализуются в области перехода из ободочной кишки в прямую, 17%, 14%, 4.5% и 0.5% ‒ частота поражения ободочной, сигмовидной, слепой кишок и заднепроходного отверстия соответственно.
Рак тонкого кишечника бывает крайне редко, более половины образований относятся к доброкачественным. Реже всего встречается дуоденальный рак, составляющий 0.3% всех случаев патологии.
Виды новообразований
В соответствии со структурой стенки кишечника опухоли могут поражать соединительную, мышечную, лимфатическую, железистую, нервную ткань.
К доброкачественным опухолям относятся:
- миома;
- лейомиома;
- аденома;
- липома;
- карциноид;
- опухоли кровеносных и лимфатических сосудов;
- нейрофиброма;
- невринома.
Злокачественные опухоли:
- аденокарцинома;
- лимфома;
- саркома;
- злокачественные фиброма и шваннома – крайне редко.
Формы злокачественных новообразований и классификация распространения
- T – степень прорастания первичной опухолью кишечной стенки и близлежащих тканей:
- Tx – недостаточно данных для оценки;
- Tis – рост в пределах эпителиального слоя слизистой оболочки;
- T0 – рост в пределах слизистой оболочки;
- T1 – прорастание в подслизистый слой;
- T2 – прорастание в мышечный слой;
- T3 – прорастание в серозную оболочку;
- T4 – прорастание в окружающие ткани.
- N – метастазы в регионарные лимфатические узлы:
- Nx – недостаточно данных для оценки;
- N0 – отсутствие признаков поражения лимфоузлов;
- N1 – поражение 1-3 лимфоузлов;
- N2 – поражение 4 и более лимфоузлов;
- M – отдаленные метастазы:
- Mx – недостаточно данных для оценки;
- M0 – отсутствие признаков отдаленных метастазов;
- M1 – имеются отдаленные метастазы.
Стадии заболевания:
- преинвазивный рак (cancer in situ), T0(Tis) N0 M0;
- T1 N0 M0 или T2 N0 M0;
- T3 N0 M0 или T4 N0 M0;
- стадия A: T1-4 N1 M0; стадия B: T1-4 N2M0;
- T1-4N0-2 M1.
Классификация образований по степени злокачественности (клеточной специализации):
- Gx – недостаточно данных для оценки;
- G1 – высокодифференцированная;
- G2 – умеренно дифференцированная;
- G3 – слабодифференцированная;
- G4 – недифференцированная (сόлидная).
Причины возникновения и факторы риска
Этиология онкологических заболеваний ЖКТ недостаточно изучена, однако к причинам их возникновения можно отнести наследственную предрасположенность, хронические заболевания (как правило, воспалительные), сопровождающиеся гиперпластическими процессами, длительный контакт с химическими и физическими канцерогенами.
Вопреки бытующему мнению, диета и образ жизни практически не влияют на развитие онкологических заболеваний кишечника.
Факторы риска:
- заболевание у одного или нескольких близких родственников;
- хронические воспалительные процессы, сопровождающиеся гранулематозом, полипозом, изъязвлениями слизистой оболочки;
- лучевая терапия по причине перенесенного ранее заболевания;
- длительный контакт с асбестом.
Клиническая картина
Специфических признаков у опухолей не имеется, симптомы часто схожи с воспалительными поражениями тонкого кишечника – энтеритами, колитами, проктитами.
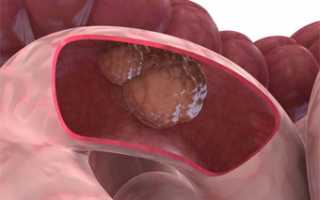
Опухоли кишечника могут быть доброкачественными и злокачественными
У пожилых пациентов такие симптомы вызывают особенное подозрение на злокачественные образования.
Признаки поражения тонкого кишечника:
- коликообразные боли в правом верхнем отделе живота и вокруг пупка (последние – при поражении нижних отделов подвздошной кишки);
- диарея, тошнота;
- рвота, метеоризм;
- кишечное кровотечение;
- симптомы, связанные с недостаточностью пищеварительной функции: понижение массы тела, стеаторея, парестезия, глосситы, анемии, признаки белкового голодания;
- общая слабость.
Симптомы поражения толстого кишечника:
- снижение аппетита;
- тошнота;
- чередование запоров и поносов (злокачественные опухоли слепой и ободочной кишок чаще сопровождаются поносами, рак прямой кишки – запорами);
- метеоризм;
- скрытая кровь в кале;
- явления проктита (жжение, спастические боли в области прямой кишки и ануса, тенезмы);
- иррадиация боли в копчик и ноги;
- отхождение малого количества кала с примесью гноя, крови и слизи;
- отхождение кала вместо предполагаемого выпускания газов;
- понижение тонуса сфинктера.
Клинические признаки (симптомы) доброкачественных и злокачественных опухолей на ранних стадиях не отличаются.
Клинические признаки опухоли схожи с воспалением кишечника
Признаки злокачественных новообразований на поздних стадиях:
- асцит;
- перитонит (при прободении стенки кишки);
- обстурационная непроходимость кишечника;
- постепенно нарастающая боль в животе;
- усиление перистальтики, спастические сокращения;
- рвота каловыми массами;
- редко сопровождается шоковым состоянием в отличие от других форм кишечной непроходимости;
- отделение каловых масс из влагалища и уретры при прободении патологическим образованием матки, влагалища, мочевыводящих органов;
- изнуряющая слабость.
Симптомы карциноидной опухоли. Карциноид – нейроэпителиальное патологическое образование, продуцирующее серотонин. Характерные симптомы:
- телеангиэктазии в области лица. Резкое окрашивание в пурпурный цвет кожи лица и шеи во время «приливов»;
- цианотичность конечностей;
- склонность к отекам;
- длительные поносы;
- фиброзное изменение эндокарда правого желудочка сердца.
Диагностика
Диагноз ставится на основании данных анамнеза, физикального осмотра, инструментальных методов исследования и лабораторных методов исследования.
Физикальный осмотр
Клиническое обследование позволяет обнаружить пальпируемое образование кишечника, метеоризм, усиление или ослабление перистальтики, характерное изменение цвета лица при карциноиде, оценить тонус анального сфинктера.
В рамках клинического осмотра проводится:
- аускультация;
- перкуссия;
- пальпация.
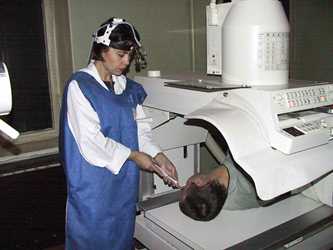
Инструментальные методы
В рамках аппаратной диагностики применяются следующие методы:
- рентгенография с контрастным веществом (ирригоскопия);
- эндоскопия – метод исследования слизистых оболочек посредством зонда с волоконной оптикой:
- дуоденоскопия – исследование двенадцатиперстной кишки;
- еюноскопия – исследование тощей кишки;
- илеоскопия – исследование подвздошной кишки;
- ректороманоскопия – исследование прямой и нижней трети ободочной кишки.
УЗИ – метод малоинформативен.
Рентгенография
В качестве диагностических методов применяются рентгенография, эндоскопия, дуоденоскопия
Ирригоскопия является менее инвазивной, но и менее информативной, чем эндоскопия. Этот метод применяется для диагностики заболеваний, недоступных для зонда отделов кишечника – средней и верхней части сигмовидной кишки, ободочной и слепой кишок.
Для исследования в кишечник через анальное отверстие вводится контрастное вещество – барий, после чего выполняется рентгенография. Метод позволяет обнаружить язвы, образования, изменения толщины стенок.
Противопоказания:
- подозрение на перфорацию;
- осложненный язвенный колит;
- ишемия;
- беременность.
Осложнения:
- перфорация кишечника;
- бариевая эмболия;
- забрюшинные кисты.
Эндоскопия
Эндоскопический метод позволяет обнаружить патологические изменения слизистых оболочек, взять биопсию или смыв, выполнить иссечение небольшого новообразования. Для исследования тонкого кишечника зонд проводится через глотку, толстого ‒ через анус.
Применяется также новый неинвазивный метод эндоскопии – посредством видеокапсулы, которая после заглатывания проходит через весь ЖКТ и позволяет исследовать даже участки толстого кишечника, недоступные для зонда. Абсолютных противопоказаний к эндоскопии нет.
Осложнения: ранение, перфорация стенки кишечника.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- морфологическое исследование;
- копрологический анализ.
Морфологическое исследование
Морфологическое исследование применяется для верификации диагноза и позволяет идентифицировать тип опухоли, степень ее распространения и злокачественности. Виды морфологического исследования – гистологическое (микроскопическое исследование ткани) и цитологическое (морфологическое исследование клеток). Гистологическое исследование является наиболее информативным.
Копрологический анализ
Копрологический анализ – исследование физических и биохимических свойств кала. Этот метод позволяет выявить нарушения функций ЖКТ, обнаружить скрытую кровь в кале (бензидиновая проба).
Терапия и прогнозы
Основной метод лечения новообразований – хирургический (операция). В случае злокачественной патологии применяется комбинированное лечение: хирургическая операция дополняется химио- и лучевой терапией с целью уменьшения размеров первичного новообразования, предотвращения рецидивов и метастазирования.
В случае небольших доброкачественных образований и злокачественных опухолей на ранних стадиях (преинвазивный рак, рак I стадии) выполняется относительно небольшая по объему операция с благоприятным прогнозом. Комбинированное лечение не применяют.
На II и III стадиях выполняется тотальная резекция кишки, удалению подвергаются и регионарные лимфоузлы. Показана химио- и/или лучевая терапия. Прогноз осторожный (пятилетняя выживаемость низкая).
Опухоли IV стадии считаются инкурабельными, проводится паллиативное лечение для облегчения симптомов. Прогноз неблагоприятный.
Оперативное лечение в ряде случаев подразумевает наложение стомы (илеостомы, колостомы) – вывод отверстия кишки на брюшину. Стома бывает временной, при наложении на период процесса заживления, или постоянной. При некоторых видах резекции с наложением стомы в дальнейшем может проводиться успешная реконструктивная операция.
Уже первые симптомы с подозрением на опухоль должны сподвигнуть человека к срочному обращению к врачу – это может способствовать предотвращению калечащей операции и продлению жизни.
comments powered by HyperComments
Частые вопросы
Какие характерные признаки опухолей кишечника?
Одним из характерных признаков опухолей кишечника является нарушение стула, возможное появление крови в кале, боли в животе, понос или запоры, а также ухудшение общего состояния.
Каковы особенности терапии опухолей кишечника?
Основным методом лечения опухолей кишечника является хирургическое вмешательство, при котором удаляется опухоль. В некоторых случаях может потребоваться химиотерапия или лучевая терапия для уничтожения оставшихся раковых клеток.
Полезные советы
СОВЕТ №1
Признаки опухолей кишечника могут включать вздутие живота, изменение режима дефекации, кровь в стуле, ухудшение аппетита. При подобных симптомах важно незамедлительно обратиться к врачу для проведения обследования.
СОВЕТ №2
Лечение опухолей кишечника может включать хирургическое вмешательство, химиотерапию и лучевую терапию. Решение о методе лечения принимается врачом на основе стадии и характеристик опухоли, а также общего состояния пациента.